11
მაისიდღის ზოგადი ასტროლოგიური პროგნოზი


ანტიბიოტიკორეზისტენტობა ჯანდაცვის მსოფლიო ორგანიზაციის (WHO) მიერ, კაცობრიობისთვის საფრთხის შემცველ გლობალურ პრობლემადაა აღიარებული.
თავის დროზე, ანტიბიოტიკების აღმოჩენამ კაცობრიობის ისტორიაში გადატრიალება მოახდინა. მრავალი ისეთი დაავადება, რომელსაც ადამიანის სიცოცხლე ეწირებოდა, განკურნებადი გახადა. თუმცა ანტიბიოტიკების არარაციონალურმა გამოყენებამ გამოიწვია ინფექციური აგენტების მდგრადი ფორმების გავრცელება, რის გამოც შესაძლოა, მალე სამყარო ახალი, სერიოზული გამოწვევის წინაშე დადგეს. მეცნიერების ნაწილი ვარაუდობს, რომ გვიახლოვდება პერიოდი, როდესაც ბანალური ინფექციები ისევ შეუქმნის საფრთხეს ადამიანების სიცოცხლეს. უმარტივეს, მაგალითად, თითის გაჭრით დაწყებულ ინფექციასაც კი შეეძლება შეეწიროს ადამიანის სიცოცხლე, თუ ამ ინფექციის გამომწვევი ბაქტერიის მიმართ ანტიბიოტიკორეზისტენტობა ჩამოყალიბდება.
რეზისტენტობის ჩამოყალიბება წლების განმავლობაში მიმდინარეობდა და ეს პროცესი დღემდე გრძელდება. მარტივად რომ ვთქვათ, ანტიბიოტიკების ხშირად და არასაჭიროებისამებრ მიღების შედეგად, ბაქტერია იძენს გარკვეულ „დაცვით“ მექანიზმებს, „ეჩვევა“ ანტიბიოტიკს და არ იღუპება. ანუ მედიკამენტი ამ მდგრად ბაქტერიებზე ვეღარ ზემოქმედებს და შესაბამისად, მკურნალობა წარუმატებელი ხდება.
1929 წელს ალექსანდრე ფლემინგის მიერ პირველი ანტიბიოტიკის - პენიცილინის აღმოჩენა მედიცინის განვითარების ისტორიაში ერთ-ერთი ყველაზე მნიშვნელოვანი მომენტი გახდა. მისი საშუალებით მილიონობით სიცოცხლის გადარჩენა მოხერხდა. სწორედ ამიტომ ასოცირდება ანტიბიოტიკი გამოჯანმრთელებასთან.
აღსანიშნავია, რომ ანტიბიოტიკებისადმი რეზისტენტობის პრობლემა ჯერ კიდევ თავად ალექსანდრე ფლემინგმა შეამჩნია. მისი დაკვირვებით, ზოგიერთი მიკროორგანიზმი, რომლებზეც თავდაპირველად მოქმედებდა წამალი, მის მიმართ მდგრადი გახდა. 1946 წელს პენიცილინისადმი რეზისტენტული იყო იმ ხანად გავრცელებული მიკრობების 6%, 1964 წელს კი უკვე – 60%.

სწორედ ფლემინგს ეკუთვნის მოწოდება: „სანამ დაავადების დიაგნოზი არ დაისმება, პენიცილინის გამოყენება არ ღირს, მაგრამ თუ ამას მაინც ვერ აარიდეთ თავი, ნუ გამოიყენებთ მოკლე ხნით და მცირე დოზებით, თორემ ბაქტერიები გამძლეობას გამოიმუშავებენ მის მიმართ“.
თანამედროვე მკვლევრების პროგნოზის თანახმად კი, თუ რეზისტენტობის მაჩვენებელი ამ ტემპით ზრდას გააგრძელებს, 2050 წლისთვის 10 მილიონი ადამიანი შეეწირება ისეთ დაავადებებს, რომელთა განკურნებაც დღეს შესაძლებელია.
2024 წლის დავოსის მსოფლიო ეკონომიკურ ფორუმზე განაცხადეს, რომ 2019 წელს პანდემიის დაწყებამდე 1.3 მილიონი ადამიანი გარდაიცვალა ამ პრობლემით, რასაც მოგვიანებით, პანდემიის გამწვავებული ფაზის განმავლობაში კიდევ 5 მილიონი ადამიანის სიკვდილი მოჰყვა. ნათელია, რომ ამ თემასთან ეკონომიკური გამოწვევებიცაა დაკავშირებული. 2050 წლისთვის ისეთი ფაქტორებით, როგორიცაა ჯანდაცვის ხარჯები და დაკარგული სამუშაო ძალა, დაიხარჯება 100 ტრილიონი აშშ დოლარი, რაც გლობალური მთლიანი შიდა პროდუქტის დაახლოებით 1%-ია.
ანტიბიოტიკორეზისტენტობის განვითარების პროცესი ამჟამად შედარებით ნელია, თუმცა საბოლოოდ მისმა ერთიანმა „აფეთქებამ“ შეიძლება სავალალო მდგომარეობამდე მიიყვანოს მსოფლიო. ეს იქნება „პოსტ-ანტიბიოტიკური ერა“.
დავოსის მსოფლიო ეკონომიკურ ფორუმზე ასევე განაცხადეს, რომ სულ მალე ანტიბიოტიკორეზისტენტობა მსოფლიოში ლეტალობის 10 მთავარ მიზეზს შორის მოხვდება.
”მოქმედების დრო გუშინ იყო, მაგრამ თუ გუშინ არ ვიმოქმედეთ, ეს შეგვიძლია გავაკეთოთ დღეს,“ - განაცხადეს მსოფლიო გამოწვევაზე მსჯელობის დროს.
ევროკავშირის კომისარმა ჯანმრთელობისა და სურსათის უვნებლობის საკითხებში - სტელა კირიაკიდესმა კი ამ პრობლემას „Covid 19-ის პერიოდის ჩუმი პანდემია“ უწოდა. მისი ამ განცხადების ამოსავალი წერტილი შემდეგი მონაცემი გახდა: 2020 წლის მარტიდან 2022 წლის მაისამდე კოვიდ პაციენტების 75%-ს მკურნალობის დროს დანიშნული ჰქონდა ანტიბიოტიკი, აქვე, როგორც ცნობილია, COVID 19-ის გამომწვევი არის ვირუსი. კოვიდზე თანდართული ბაქტერიული ინფექცია კი, რაზეც რეალურად არის ანტიბიოტიკის დანიშნულების საჭიროება, პაციენტების მხოლოდ 10%-ს ჰქონდა.

დღევანდელ დღეს მნიშვნელოვანი გამოწვევაა ვირუსული ინფექციების სამკურნალოდ ანტიბაქტერიული საშუალებების ანუ ანტიბიოტიკების გამოყენების შემთხვევების სიმრავლეც. აუცილებელია, რომ ყველამ კარგად გაიაზროს რამდენად არაეფექტურია გაციებისა და გრიპის დროს ანტიბიოტიკების მიღება. ანტიბიოტიკი არათუ არ მოქმედებს ვირუსზე, პირიქით, ის ანადგურებს ორგანიზმისთვის აუცილებელ მიკროფლორას და ასევე იწვევს პათოლოგიური ბაქტერიების ანტიბიოტიკის მიმართ მდგრადობას, რაც, თავის მხრივ, ახანგრძლივებს გამოჯანმრთელების პროცესს. უფრო მეტიც, ანტიბიოტიკი ტოქსიკური პრეპარატია. რიგ შემთხვევებში იგი იწვევს ალერგიულ რეაქციას, საჭმლის მომნელებელი სისტემის პრობლემებს, სოკოვან ინფექციებს.
რეზისტენტობის გავრცელებაში გარკვეული ბრალი მიუძღვის ვეტერინარიასა და სოფლის მეურნეობაში ანტიბიოტიკების გამოყენებასაც. ცხოველთა პროდუქტიულობის გაზრდის მიზნით აქტიურად იყენებენ ანტიბაქტერიულ საშუალებებს.
მსოფლიოში ამ მიზნით ყოველწლიურად 30-35 000 ტონა ანტიმიკრობული საშუალება გამოიყენება. მართალია, ამ დროს პროდუქტიულობა იზრდება, მაგრამ ასეთი ცხოველის ხორცი შეიცავს რეზისტენტულ შტამებს, რომლებიც შემდგომ მომხმარებელსაც გადაეცემა.
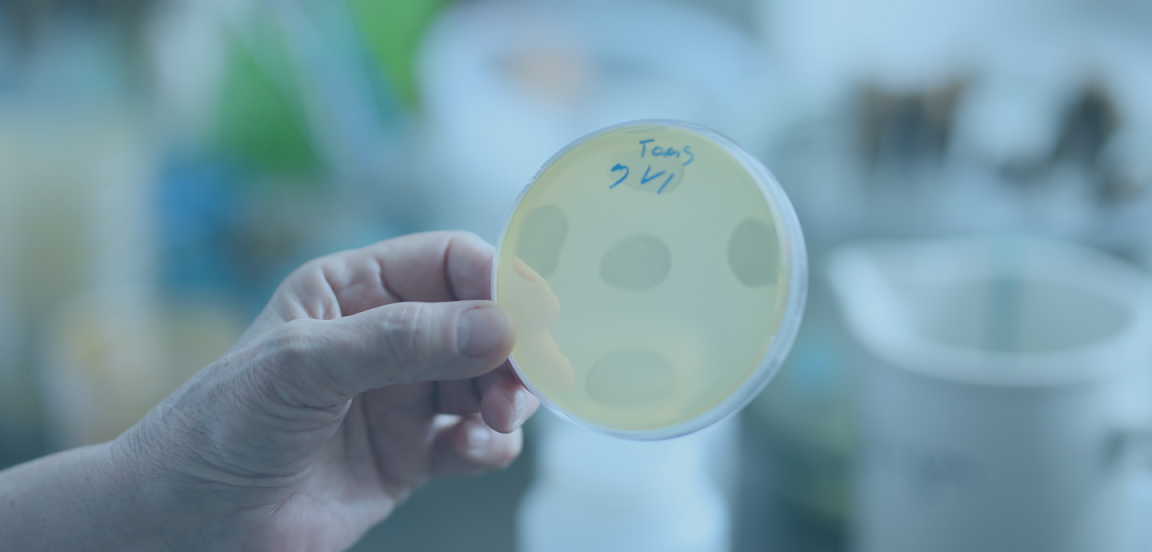
თანამედროვე მედიცინა ანტიბიოტიკორეზისტენტობის დადგენის შესაძლებლობას იძლევა. როგორც ბაქტერიოფაგიის სადიაგნოსტიკო ცენტრის „დიაგნოზი-90-ის“ დირექტორი, მ.მ.დ, პროფესორი ინგა გიორგაძე განმარტავს, ანტიბიოტიკორეზისტენტობის დადგენა ხდება ლაბორატორიული კვლევის საფუძველზე, როდესაც გამონაყოფიდან (კლინიკური მასალიდან) ხდება ჯერ გამომწვევი მიკრობის იდენტიფიცირება და შემდგომ ანტიბიოტიკებზე მისი მგრძნობელობის განსაზღვრა.
„ზოგადად, საკვლევი ბაქტერიული შტამის მიმართ მგრძნობელობის დადგენა შესაძლებელია მოხდეს სხვადასხვა გზით, მაგალითად: აგარზე დიფუზიის მეთოდით, მიკრო განზავების მეთოდით, ავტომატური მეთოდით VITEK-2 Compact AST და სხვა. დღეს ქვეყნის მასშტაბით ლაბორატორიული კვლევების ფართო სპექტრია წარმოდგენილი, თუმცა აქ მნიშვნელოვანია ის მომენტი, რომ ჩვენს ლაბორატორიაში "დიაგნოზი 90“ ბაქტერიის იდენტიფიკაცია და მგრძნობელობის დადგენა არა მარტო ანტიბიოტიკების მიმართ, არამედ ბაქტერიოფაგების მიმართაც ხორციელდება, რითაც განსაკუთრებული ხდება ჩვენი სერვისი,“ - განმარტავს ინგა გიორგაძე.
ანტიბიოტიკების რაციონალურად მიღების პრაქტიკის დანერგვის პარალელურად, არანაკლები მნიშვნელობა აქვს მკურნალობის ალტერნატიული საშუალებების დანერგვას. თანამედროვე მედიცინა ერთ-ერთ მნიშვნელოვან ალტერნატივად ფაგოთერაპიას მოიაზრებს.
ფაგები, როგორც მავნე ბაქტერიებთან ბრძოლის ეფექტური საშუალება, ჯერ კიდევ 1940-იანი წლებიდან გამოიყენება საქართველოში, ყოფილი საბჭოთა კავშირისა და აღმოსავლეთ ევროპის ქვეყნებში. ამჟამად, მსოფლიოს ბევრ ქვეყანაში ფაგების და ფაგოთერაპიის მიმართ ინტერესი განსაკუთრებულად იზრდება. ბაქტერიოფაგი არის ვირუსი, რომელიც მიზანმიმართულად ანადგურებს პათოგენურ ბაქტერიებს, ანტიბიოტიკორეზისტენტული ფორმების ჩათვლით.
დღეს საქართველოში, ელიავას კონსორციუმის ფარგლებში „ელიავა ბიოპრეპარატების“ მიერ წარმოებეული 6 ფაგური პრეპარატი (პიო-ბაქტერიოფაგი, ინტესტი-ბაქტერიოფაგი, ფერსის -ბაქტერიოფაგი, სეს-ბაქტერიოფაგი, ენკო-ბაქტერიოფაგი, სტაფილო-ბაქტერიოფაგი) შექმნილია ისეთი ბაქტერიების წინააღმდეგ სამკურნალოდ, როგორიც არის -სტაფილოკოკი, სტრეპტოკოკი, ენტეროკოკი, ეშერიხია კოლი, ფსევდომონა, სალმონელა, პროტეუსი, შიგელა და. ა.შ.
„ჩვენ მოგვმართავენ პაციენტები, რომელთაც აქვთ სხვადასხვა სისტემის ბაქტერიული ინფექციით მიმდინარე დაავადებები, მაგალითად: ქრონიკული ბრონქიტი, ბრონქოექტაზიური დაავადება, ქრონიკული სინუსიტები, ასევე შარდ-სასქესო სიტემის დაავადებებიდან - პროსტატიტი, ცისტიტი, ვაგინიტი, საჭმლის მომნელებელი სისტემის პათოლოგიები, კანის ინფექციური დაავადებები, ინფიცირებული ჭრილობები და ა.შ. დიაგნოსტიკის პროცესში პაციენტებს უკეთდებათ ნაცხის ბაქტერიული კვლევა, რაც გვეხმარება დავადგინოთ დაავადების გამომწვევი ბაქტერია. ამავე კვლევის ფარგლებში, ვადგენთ ბაქტერიის მგრძნობელობას ანტიბიოტიკებისადმი და ფაგური პრეპარატებისადმი. თუ პაციენტს გამოუვლინდა ანტიბიოტიკებისადმი სრული რეზისტენტობა, ექიმი, ფაგოგრამაზე დაყრდნობით იწყებს ფაგოთერაპიას შესაბამისი პრეპარტით. იმ პაციენტებს ვისაც ბაქტერიოლოგიური კვლევისას არ გამოუვლინდებათ მგრძნობელობა ფაგური პრეპარატის მიმართ, ჩვენ ვთავაზობთ ინდივიდუალური ფაგის დამზადებას, რომელიც განკუთვნილი იქნება კონკრეტული პაციენტისთვის დაავადების გამომწვევი ბაქტერიის სამკურნალოდ. ვფიქრობთ, დღევანდელ რთულ ანტიბიოტიკორეზისტენტობის ეპოქაში, ეს სერვისი დიდ ფუფუნებას წარმოადგენს. სწორედ ამიტომ არის, რომ ჩვენს კლინიკას აკითხავენ პაციენტები მსოფლიოს მრავალი ქვეყნიდან,“ - აცხადებს „ელიავა ფაგოთერაპიის ცენტრის“ მთავარი ექიმი დეა ნიჟარაძე.
ფაგების ეფექტურობის უკეთესად გასაანალიზებლად, დეა ნიჟარაძე ერთ-ერთი რთული დაავადების კისტური ფიბროზის მაგალითზე გვესაუბრება.
“თვალსაჩინო მაგალითი, რომელიც კარგად დაგვანახებს ანტიბიოტიკორეზისტენტობის საფრთხეებს და ფაგოთერაპიის წარმატებას, მრავლადაა. მაგალითისთვის ავიღოთ კისტური ფიბროზი, იგივე (მუკოვისციდოზი), რომელიც რთულ გენეტიკურ დაავადებას წარმოადგენს. ამ დაავადების ერთ-ერთი სამიზნე ორგანო არის ფილტვები, სწორედ სასუნთქი სისტემის ინფექციების ხშირი გართულებები ხდება პაციენტისთვის ყველაზე მტანჯველი. ამის გამო პაციენტები ხანგრძლივად არიან ანტიბიოტიკოთერაპიაზე და ამ გზით ცდილობენ მდგომარეობის შემსუბუქებას. წარმოიდგინეთ რამდენად განწირულია პაციენტი, რომელსაც ამ დროს განუვითარდება ანტიბიოტიკორეზისტენტობა. სწორედ ასეთ შემთხვევაში ფაგოთერაპია არის უალტერნატივო გზა, რომელიც ასევე ახდენს ინფექციის პრევენციას და არ იწვევს გვერდით ეფექტებს. დაავადება ხდება მართვადი. ჩვენ ბედნიერები ვართ, როცა ვხედავთ, როგორ უმჯობესდება ჩვენი პაციენტების ცხოვრების ხარისხი. სწორედ ფაგები და ფაგოთერაპია არის ის გზა, რომელიც ჩვენ და ჩვენს პაციენტებს იმედს გვისახავს, რომ ანტიბიოტიკორეზისტენტობა დაძლევადია“.
R





















































































































































































არც ერთი ექიმი საქართველოში ფაგებს არ ნიშნავს, რადგან ყველაფერი აფთიაქების და ფარმაცევტული მაფიის ბიუჯეტს ვნებს.
ნაცნობმა ექიმმა ან შინაურმა თუ არ გირჩია, აქ ვერც გაიგებ ბაქტერიოფაგის არსებობის შესახებ არადა საზღვარგარეთიდან ჩამოდის ხალხი სამკურნალოდ...
რა ენას იტეხავთ ინგლისური სიტყვების ვითომ გადმოქართულებით? რეზისტენტულობა resistance არის წინააღმდეგობის გაწევა. ანუ როცა ანტიბიოტიკები აღარ მოქმედებენ რადგან ადამიანი ეჩვევა მათ.